凶险性前置胎盘到底有多险?近日,36岁的二胎妈妈就遇到了这样的“凶险”。看产科医生如何运用这项技术帮助遭遇“凶险性前置胎盘”的孕妈成功脱险。
李女士今年36岁,已是高龄产妇的她即将迎来第二个宝宝,全家都沉浸在迎接二胎的喜悦中。但在孕晚期一次产检时,李女士被诊断为凶险性前置胎盘,且合并严重胎盘植入。这让李女士全家都陷入焦虑和不安之中。

重医附一院产科主任张华介绍,正常的胎盘附着于子宫的后壁、前壁或者侧壁,而凶险性前置胎盘附着在子宫切口瘢痕上并下移挡住宫颈口,也就是说胎盘堵住了胎儿顺产来到人世间的大门,只能进行剖宫产。
并且,凶险性前置胎盘常常伴随胎盘植入,因为胎盘附着的瘢痕处没有肌肉组织,满足不了胎儿生长发育所需要的营养,为了给胎儿充分的血供和营养,胎盘就像树根一般拼命往下、往外生长,逐渐侵入甚至穿透子宫肌层,蔓延到子宫四周。这种情况常发生于有子宫手术史的产妇,其中前次剖宫产合并前置胎盘是严重胎盘植入的重要原因。
胎盘植入容易导致剖宫产术中难以控制的瞬间迅猛大出血。相关临床数据显示,约90%的产妇出血量会超过3000毫升,约10%的产妇出血量高达1万毫升,严重威胁着产妇的生命安全。
“我要保住孩子!医生,请你们帮帮我?”李女士及家属来到重医附一院产科寻求帮助。如何既能保障李女士的生命安全,又最大程度上保存生育能力,考验着产科医生的手术技巧及多学科团队协作能力。
首先,产科超声团队利用超声检查,进行胎盘植入评分,精准化判定胎盘植入的严重情况以及对膀胱等邻近器官的侵入情况,为后续治疗提供依据。其次,产检医生高度重视,按照红色高危妊娠对李女士进行孕期管理,严密监测孕期情况。在产科医护人员的精心呵护下,李女士的宝宝顺利长到了34周。
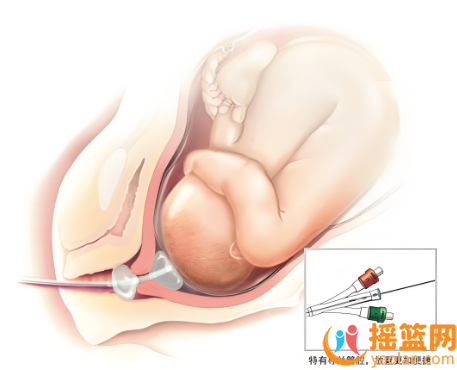
这时,李女士因“少量阴道流血,偶有下腹原疤痕处牵扯痛”入院,经超声检查显示胎盘植入较之前有加重,继续妊娠有危及母婴生命的风险。产科介入团队立即为她确定了手术方案及应急预案,拟定次日进行剖宫产术。
在产科介入团队的协作下,李女士在剖宫产术前顺利预置了腹主动脉球囊。腹主动脉球囊阻断术的原理是通过血管介入技术在腹主动脉下段预先放置一个球囊扩张导管。待胎儿分娩出后扩张球囊,暂时阻断腹主动脉以下的血流,从而大幅度地减少术中出血,为手术医生争取宝贵的时间进行止血缝合。
手术中,在胎儿出生的瞬间,手术医生立即打开球囊,阻断腹主动脉,并快速娴熟地完成了胎盘剥离、止血缝合、子宫修复。在腹主动脉球囊的保护下,李女士术中生命体征平稳,剖宫产出血量未超 700 毫升,比预期手术出血量减少一半以上。李女士子宫得以保全,也顺利迎来了第二个宝宝。术后第一天,李女士便可以下床活动;术后第四天顺利出院。

